
انسولین و انواع آن
انسولین هورمونی است که از سلولهای موسوم به سلول بتای جزایر لانگرهانس در غده پانکراس یا لوزوالمعده ترشح میشود. وظیفهی اصلی آن تنظیم میزان مواد مغذی در حال گردش در رگهای خونی است. اگرچه انسولین به طور خاص مسئول کنترل قند خون است اما بر سوخت و ساز چربی و پروتئین نیز تاثیرگذار است. هنگامی که غذایی گوشتی که حاوی کربوهیدرات است میخوریم، میزان قند خون در رگهای خونی افزایش مییابد.
سلولهای پانکراس این افزایش قند را در مییابند و بالطبع به خون انسولین میفرستند. سپس انسولین در رگهای خونی حرکت کرده، به اندامها خبر میدهد که باید قند را از رگهای خونی بردارند و به سلولها برسانند.
همین امر میزان قند خون را کاهش میدهد و به اندامهایی که به آن نیاز دارند، به عنوان مثال به سلولها برای استفاده یا ذخیره میرسانند. با این وجود، به دلایل مختلف گاهی سلولها آنچنان که باید به انسولین پاسخ نمیدهند. و به عبارت دیگر، آنها در برابر انسولین مقاوم میشوند. در چنین مواقعی، پانکراس انسولین بیشتری تولید میکند تا سطح قند خون را کاهش دهد. همین امر منجر به افزایش سطح انسولین در خون میگردد که ازدیاد انسولین خوانده میشود.
ترشح بیش از حد انسولین از پانکراس میتواند برای مدت طولانی ادامه یابد. سپس مقاومت سلولها در برابر انسولین بیش از پیش میشود و میزان انسولین و قند خون هر دو افزایش میبابد.
در نهایت، اگر تحمل پانکراس از بین رود و به سلولهای خود آسیب میرساند و پانکراس هیچ انسولینی ترشح نمیکند و فرد مبتلا به دیابت نوع ۱ می شود.
آسیب سلولهای پانکراس منجر به کاهش تولید انسولین میشود، بنابراین میزان انسولین کم شده و سلولها به میزانِ ناچیزِ انسولین موجود پاسخی نمیدهند. بدین ترتیب باید منتظر افزایش بیش از حد سطح قند خون بود. هنگامی که سطح قند خون از حد خاصی فراتر رود، تشخیص پزشکی، دیابت نوع ۲ است. در واقع، این مطالب توضیحی ساده در تشریح بروز دیابت نوع ۲ است.
از آنجایی که در افراد مبتلا به دیابت نوع ۱، بدن انسولینی نمی سازد، این افراد باید انسولین مورد نیاز خود را به شکل تزریقات روزانه به بدن خود برسانند. در دیابت نوع ۲ که در آن یا انسولین به مقدار کم ترشح می شود و یا در بدن نسبت به عملکرد آن مقاومت وجود دارد، در اکثر مواقع در طی چند سال پس از تشخیص دیابت نیاز به انسولین در فرد مبتلا ظاهر می گردد و دیگر روش های قبلی درمان (مثل قرص های دیابت) قادر به کنترل قند خون نیستند. در دیابت حاملگی نیز باید به منظور کنترل قند خون از انسولین استفاده کرد.
انواع مختلف انسولین و نوع عملکرد انسولین ها
انسولین به دو دسته انسانی و آنالوگ تقسیم می شود و از لحاظ تأثیر آن در بدن شامل ۴ دسته “سریع الاثر”، “کوتاه اثر”، “متوسط الاثر” و “بلند اثر” است.
تقسیم انسولین به ۴ دسته فوق براساس خصوصیات زیر می باشد:
• زمان شروع اثر: زمانی است که در آن انسولین پس از تزریق شروع به فعالیت می کند.
• زمان اوج اثر: زمانی است که انسولین پس از تزریق به حداکثر فعالیت خود می رسد.
• مدت زمان اثر: کل مدت زمان فعال بودن انسولین در بدن است. البته در بخشی از این زمان که “مدت زمان موثر” نامیده می شود، فعالیت انسولین بیشتر است.
غلظت هر نوع انسولین براساس مقدار واحد انسولین در هر میلی لیتر (سی سی) بیان می شود که در حال حاضر برای تمامی انواع انسولین ۱۰۰ واحد در هر میلی متر است. در بعضی کشورها هنوز انسولین ۴۰ واحدی هم وجود دارد.
انواع مختلف انسولین همانند دوننده های المپیک هستند؛ برخی مانند دونده های دوسرعت هستند و با سرعت مسابقه را آغاز کرده، در طول مسیر با بیشترین سرعت می دوند و زود به نقطه پایان می رسند. برخی هم مثل دونده هایی ماراتن هستند؛ به آرامی شروع می کنند و به مدت طولانی به صورت آرام و یکنواخت به حرکت خود ادامه می دهند. برخی دیگر نیز حالتی بین این دو نوع دارند یعنی نه خیلی سریع اثر می کنند و نه خیلی کند. هیچ یک از این انسولین ها بر یکدیگر برتری ندارند و همه آنها در کنترل بهتر دیابت مؤثر هستند.
هم اکنون علاوه بر انسولین حیوانی، اشکال مختلفی از انسولین های آنالوگ در دنیا وجود دارد. سرعت اثر هر یک از این انسولین ها با یکدیگر متفاوت بوده و بیشتر افراد دیابتی برای کنترل بهتر قند خونشان مجبور به استفاده از بیش از یک نوع انسولین هستند.
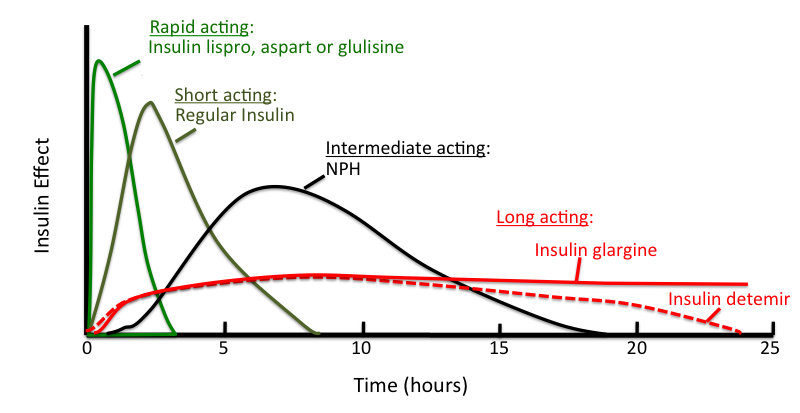
انسولین های سریع اثر (Rapid-acting)
سریع الاثر ترین انسولین در این گروه یکی لیسپرو (هومولوگ) ساخت شرکت لیلی (Lilly) و دیگری آسپارت (نووولوگ) ساخت شرکت نووونوردیسک (Novo Nordisk)هستند. اثر این نوع انسولین حدوداً ۲۰-۱۰ دقیقه بعد از تزریق شروع و ۲-۱ ساعت پس از تزریق به بیشترین میزان رسیده و معمولاً تا ۴-۳ ساعت در بدن باقی می ماند. این نوع انسولین برای تزریق قبل از وعده های غذا طراحی شده است. زمانی که غذا در بدن هضم شده و در حال ورود به جریان خون می با شد، انسولین سریع الاثر بیشترین نقش را در انتقال قند حاصل از هضم غذا به درون سلول ها، ایفا می کند.
انسولین های کوتاه اثر (Short-acting)
انسولین کوتاه اثر یا رگولار ( Regular) نیز برای استفاده قبل از وعده های غذا طراحی شده است. با این تفاوت که این نوع انسولین دیرتر از انسولین سریع الاثر، شروع به اثر می کند. بنابر این باید ۴۵-۳۰ دقیقه قبل از غذا این نوع انسولین را تزریق نمایید. این نوع انسولین ۳-۲ ساعت بعد از غذا بیشترین اثر را دارد و حدوداً ۶ ساعت در بدن باقی می ماند. انسولین سریع اثر و انسولین کوتاه اثر هر دو بی رنگ هستند.
انسولین با اثر متوسط (Intermediate-acting)
این نوع انسولین که انسولین NPH را هم شامل می شود، نوعی انسولین است که به دلیل دارا بودن یک ماده خاص در ترکیب آن، جذب انسولین را در بدن کندتر می کند. به همین علت است که این نوع انسولین ظاهری کدر و شیری داشته و پیش از تزریق باید به آرامی آن را تکان داده و مخلوط کنید. این نوع انسولین نسبت به دو نوع انسولین قبلی دیرتر شروع به اثر کرده و مدت زمان بیشتری نیز در بدن باقی می ماند. این نوع انسولین ۲-۱ساعت بعد از تزریق شروع به اثر می کند، ۱۰-۴ ساعت بعد از تزریق به اوج اثر خود می رسد و تا ۱۶-۱۰ ساعت بعد از تزریق هم در بدن باقی می ماند. اگر شما انسولین با اثر متوسط را صبح تزریق کنید، اثر آن تمام روز در بدن باقی می ماند. این نوع انسولین را می توان با انسولین رگولار مخلوط کرد.
انسولین طولانی اثر (long-acting)
این نوع انسولین به گلارژین (لانتوس) و یا دِتِمیر (لِوِمیر) معروف است. این نوع انسولین ۴-۲ بعد از تزریق شروع به اثر کرده و ۲۴ ساعت در خون با غلظت یکنواخت باقی می ماند. انسولین گلارژین و دِتِمیر، هردو شفاف بوده و معمولاٌ قبل از خواب تزریق می شوند. برخلاف انسولینNPH ، این انسولین را نمی توان با انواع دیگر انسولین مخلوط کرد.
اشتراك و دنبالك
ترک بک و لینک بک برای این مقاله وجود ندارد




ارسال یک نظر